Проявления дыхательной недостаточности можно принять за симптомы других заболеваний легких и сердца, но в действительности она представляет собой опасность для здоровья и жизни человека. Ее хроническая форма может годами ухудшать качество жизни, а неотложная помощь при острой дыхательной недостаточности должна оказываться мгновенно из-за риска летального исхода. Поэтому давайте детально рассмотрим проявления гипоксического синдрома и методы борьбы с ним.
Содержание:
Что представляет собой дыхательная недостаточность
Дыхательная недостаточность
Дыхательная недостаточность (гипоксический синдром) – потеря организмом способности поддерживать альвеолярную вентиляцию, либо же достижение дыхательной функции при значительном перенапряжении компенсаторных механизмов. Соответственно, состав крови изменяется, а протекание физиологических процессов становится затрудненным: сердечный ритм ускоряется, ток крови и частота дыхания увеличивается, а выделительная система усиленно пытается вывести кислые продукты распада. При этом увеличивается кислородное голодание всех тканей организма, а уровень углекислоты непрерывно растет. Это патологическое состояние нуждается в срочной коррекции в силу своей опасности.
Механизм возникновения
Гипоксический синдром возникает в результате следующих причин:
- Поражение дыхательного центра и звеньев центральной нервной системы.
- Повреждение ткани легких.
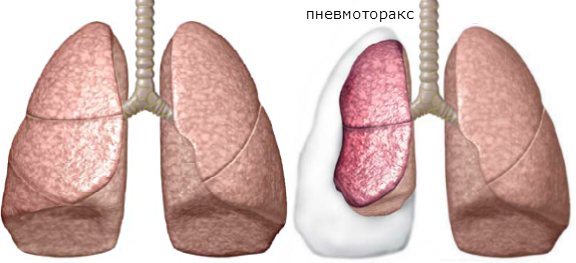
- Патологии плевры.
- Дистрофия мышечной ткани.
- Травмы или операционные вмешательства в зоне грудной клетки и брюшной полости.
- Закупоривание дыхательных путей.
- Отек гортани, западение языка.
- Опухоли.
- Ботулизм, столбняк.
- Ожирение.
- Нарушения осанки.
- Прочие заболевания (бронхиальная астма, ХОЗЛ, гипотиреоз).
Вследствие заболевания или травмы в легких нарушается обмен альвеолярного воздуха (смесь газов). Сосуды расширяются, чтобы компенсировать малый объем поступающего кислорода и избавиться от излишков углекислого газа. Если это не дает результата, происходит следующее: венозная кровь направляется в аорту, несмотря на «излишек» воздуха в легких (при гипервентиляции).
Таким образом, бедная на кислород кровь не имеет возможности питать ткани, а это провоцирует их кислородное голодание. Если не оказать неотложную помощь на данном этапе, то при острой дыхательной недостаточности жизненно важные органы прекратят свою работу. Это повлечет неотвратимые последствия для здоровья и жизни пострадавшего.
Классификация
- По типу протекания:
- Острая. Имеет быстрое развитие и ярко выраженный характер угрожающих симптомов.
- Хроническая. Возникает длительное время (иногда годами) и имеет скрытую симптоматику из-за участия компенсаторных систем.
- По патогенезу:
- Паренхиматозная (гипоксемическая, диффузионная, 1-ый тип дыхательной недостаточности). Показывает пониженное содержание кислорода в крови и недостаточную трофику тканей. Не купируется оксигенотерапией (ингаляции кислородными смесями).
- Вентиляционная (гиперкапническая, 2-ой тип дыхательной недостаточности). Показывает высокое содержание углекислоты в крови. Корректируется оксигенотерапией.
- По этиологии (причин):
- Бронхолегочная:
- Обструктивная. Означает, что свободный ток воздуха нарушается искусственно (перекрытие дыхательных путей за счет отека гортани, закупоривание инородным телом).
- Ограничительная (рестриктивная). Происходит повреждение ткани легких и нарушение ее функций (по причине пневмонии, отека легких, ХОЗЛ).
- Диффузионная. Развивается вследствие патологии альвеолярной вентиляции.
- Смешанная (комбинированная, диффузная).
- Перфузионная (гемодинамическая, васкулярная). Кровь не имеет возможность поступать в легкие и не пополняется кислородом (травматизация сосудов, кровопотери или тромбоз).
- Центральная (центрогенная). Нарушается работа дыхательного центра в головном мозге (например, при передозировке наркотических средств).
- Нейромышечная (нервно-мышечная). Мышечные волокна, участвующие в дыхании, утрачивают способность правильного функционирования (по причине миастении, мышечной дистрофии или из-за передозировки миорелаксантов).
- Торакодиафрагмальная и торакоабдоминальная. Развивается при нарушении целостности грудной клетки, диафрагмы или брюшной полости (травмы, хирургические вмешательства).
- По задействованию компенсаторных систем:
- Компенсированная. Патология протекает бессимптомно из-за распределения возникшей нагрузки на внутренние органы.
- Субкомпенсированная. Возникают дискомфортные симптомы, когда компенсаторные системы начинают истощаться.
- Декомпенсированная. Системы организма не могут покрыть нагрузку на организм. Возникают ярко выраженные симптомы гипоксии.
Степени тяжести
Нарушения при гипоксическом синдроме определяют по парциальному давлению кислорода: чем оно выше, тем более артериальная кровь богата на кислород.
| Первая | Вторая | Третья |
| 60-79 мм рт. ст. (90-94% от нормы) | 40-59 мм рт. ст. (75 – 89%) | < 40 мм рт. ст. (< 75%) |
Хроническая дыхательная недостаточность классифицируется также по степени проявления:
- Первая. Затрудненное дыхание, появление одышки при сильных нагрузках.
- Вторая. Затрудненное дыхание, появление одышки при умеренных нагрузках и выполнении ежедневной рутины.
- Третья. Затрудненное дыхание, появление одышки при минимальных нагрузках.
- Четвертая. Затрудненное дыхание, появление одышки в состоянии покоя.
Симптомы
Симптомы гипоксии
Основные симптомы проявляются вследствие гипоксии и гиперкапнии. К ним относятся:
- Бледность или цианоз кожи.
- Одышка и затрудненное учащенное дыхание.
- Кашель.
- Снижение артериального давления, тахикардия (увеличение частоты сердечных сокращений).
- Признаки нарушения мозговой деятельности: бессонница, спутанность сознания.
- Тошнота.
- Общая слабость и потеря сознания.
- Отечность.
- Гиперкапническая кома с развитием отека мозга.
Диагностика
- Сбор анамнеза: необходимо выяснить причину, повлекшую возникновение патологии. Для этого опрашивают пациента на наличие аллергических, инфекционных, функциональных нарушений. Определяют наличие травм при визуальном осмотре. Производится оценка состояния больного.
- Функциональная диагностика: пикфлоуметрия и спирометрия.
- Определение газового состава и кислотно-щелочного состояния крови.
- Рентгенография легких.
- Общий анализ крови, СОЭ.
- Анализ мокроты.
Неотложная помощь и лечение
Терапия подбирается в зависимости от причины, вызвавшей патологию. В домашних условиях сложно проводить лечение, поэтому в любом случае необходимо вызвать бригаду скорой помощи.
Для фармакотерапии понадобятся следующие группы лекарственных средств (дозировка подбирается индивидуально!):
- Бронхолитики (Сальбутамол, Беротек);
- Стимуляторы дыхания (Доксапрам, Алмитрин);
- Противовоспалительные препараты (Ибупрофен, Нимесулид);
- Кортикостероиды (Гидрокортизон, Дексаметазон);
- Солевые и коллоидные растворы;
- Мочегонные средства (Фуросемид).
Сначала нужно определить нет ли инородных тел в дыхательных путях: неотложную помощь оказывают, используя прием Геймлиха (при острой дыхательной недостаточности). Проходимость путей после потери сознания обеспечивается боковым положением пациента.
Отек гортани и языка чаще всего вызван аллергией и может затруднять дыхание:
устраняется инъекциями гормональных препаратов (адреналин, преднизолон) и назначением антигистаминных средств. В крайнем случае может понадобиться проведение трахеостомии. Эту операцию обязан провести медперсонал.
Дыхательная недостаточность, спровоцированная параличом дыхательных мышц по причине ботулизма или столбняка, устраняется введением соответствующей сыворотки и проведением дезинтоксикационной терапии.
Если причина дыхательной недостаточности заключается в сопутствующем заболевании, проводят соответствующую терапию до исчезновения всех симптомов.
Госпитализация
При транспортировке голову пострадавшего помещают выше уровня ног. При 2-ой или 3-ей стадии поражения может понадобиться интубация с проведением искусственной вентиляции легких. Также проводят оксигенотерапию для устранения явлений гипоксии. После госпитализации пациента периодически необходимо переводить в положение лежа на животе для улучшения показателей оксигенации крови за счет расправления грудной клетки.
Хроническая форма дыхательной недостаточности
Хроническая форма дыхательной недостаточности
Длительное нарушение оксигенации тканей вызывает внешние изменения тела: пальцы приобретают форму барабанных палочек (утолщения крайних фаланг пальцев) после разрыхления костной ткани, ногти приобретают выпуклую форму, а кожные покровы выглядят бледными и/или синюшными из-за изменения капиллярной сетки. Также меняется форма и размер грудной клетки – она становится шире за счет увеличения легких.
Происходят нарушения мозговой деятельности: пациент ощущает постоянную слабость и усталость, часто его сопровождает бессонница, а нервные перегрузки провоцируют головные боли. Постоянным симптомом становится одышка (иногда и в состоянии покоя) и затрудненное дыхание.
Народная медицина при хроническом протекании может нанести больше вреда, поэтому пациент с подобным симптомокомплексом нуждается в квалифицированной медицинской помощи. Для этого необходимо обратиться к терапевту или фтизиопульмонологу, который составит эффективную схему лечения.
Возможные осложнения
- Переход острой формы в хроническую.
- Остановка дыхания.
- Последующая деструкция легочной ткани.
- Возможность развития воспалительных и инфекционных процессов.
Прогноз зависит от тяжести состояния, но не стоит бояться: при своевременном обращении за медицинской помощью можно скорректировать все нарушения, возникшие при дыхательной недостаточности.
Берегите себя и будьте здоровы!
Как протекает острая дыхательная недостаточность:
Понравилось? Лайкни и сохрани у себя на страничке!